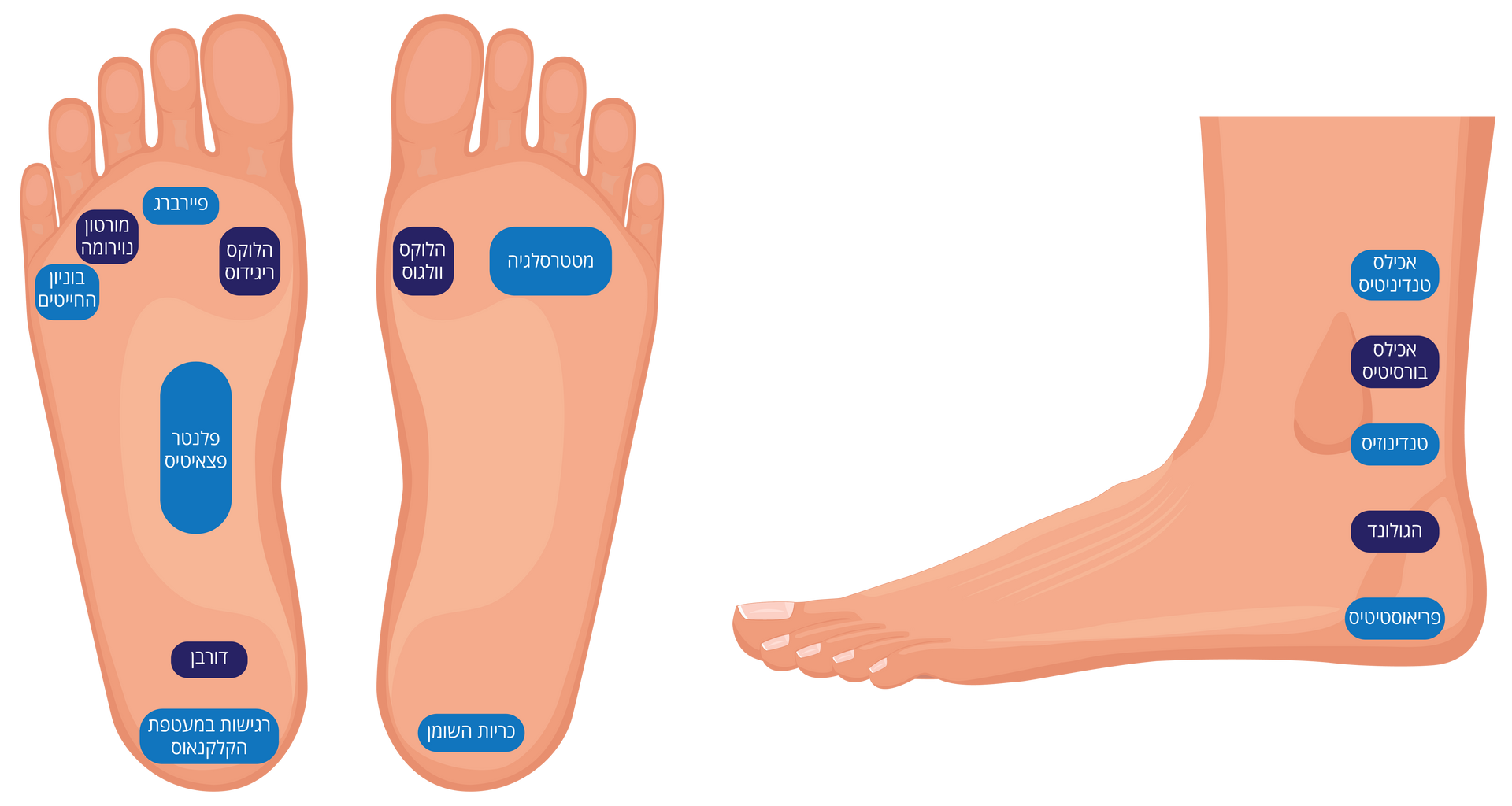
בעיות נפוצות
-
מורטון נוירומה
מורטון נוירומה היא פתולוגיה של העצב העובר בין עצמות המסרק, שייך לקבוצת המטטרסלגיה. הסינדרום הנוירולוגי מתאפיין בגירוי ועיבוי של מעטפת העצב הדיגיטלי.
העצב הדיגיטלי עובר בין המסרקים, ממוקם בסמיכות לכלי דם מקומיים במקום שטחי תחת כריות השומן. ובאזור ראש המסרק יש התפצלויות לשני ענפים המעצבבים את האצבעות, ולכן היא מעובה יותר ונוטה לחיכוך והדלקת העצב. כאשר רקמות אחרות במעטפת סביב העצב עשויות לתפוס נפח ולהביא לידי גירוי עצבי מה שגורם לעצב להיות מעובה ומוגדל. הגדלה הזו נקראת ‘נוירומה’ על שם מורטון שתיאר זאת לראשונה ב1876.
המיקום: השכיחות הגבוהה להימצאות המורטון היא בין המסרק השלישי והרביעי ופחות יותר בין המסרק השני והשלישי. מיקומו בסמיכות לכלי דם מקומיים במיקום שטחי תחת רקמת השומן מגביר את הלחצים המקומיים תחת משטח הדריכה.
הגורמים:
הסיבה להיווצרות הנוירומה אינה ברורה, אך הסברה היא שמדובר בגירוי כרוני או מכני של אחד מענפי העצב בין עצמות המסרק. והגירוי נגרם כתוצאה מעומס יתר על כף הרגל, מפעילות ממושכת בלתי מבוקרת, בעמידה או ריצה, וכן מנעלי עקב או נעליים שאינן מתאימות, ההימצאות הגבוהה של הנוירומה בקרב נשים מחזקת את הגורם של הנעלה צרה. בעיה מכנית – כקריסת הקשת הרוחבית שבקדמת כף הרגל וכן כף רגל שטוחה – פלטפוס או קשת גבוהה היוצרים פגיעה בתפקוד ולהפעלת עומסים חוזרניים על האזור העצבי בצורת לחץ וחיכוך עד להדלקת העצב וכאב.
ההתפתחות של המורטון נוירומה היא הדרגתית. בשלב הראשון יופיע כאב לזמן קצר רק בזמן נעילת נעל צרה ועומסים גבוהים. בשלב השני פרקי זמן הכאב ארוכים יותר. בשלב השלישי הכאב נמשך ימים או שבועות ללא קשר לפעילות. בשלב הסופי הכאב הוא תמידי גם ללא נשיאת משקל או נעילת נעליים.
הסימפטומים:
גירוי והתעבות של העצב יגרום בעיקר לכאב שמתחיל בכרית כף הרגל וממשיך לאורך האצבעות, בעיקר בין אצבע 3-4 ופחות בין 2-3. הכאבים מוחמרים בעמידה, הליכה וריצה, נעילת נעלי עקב גם מחמירה את הסימפטומים.
הכאב יכול להיות מתואר ככאב קל או ככאב חד ושורף, באופן מהיר או הדרגתי. ולעיתים תחושת נימול וירידה בתחושה באצבעות המעורבות. ולעיתים יופיע כאב בלילה. תלונה פחות שכיחה של תחושת הימצאות גוף זר בתוך הנעל. וכן ניתן להפיק כאב במגע במרווח בין המטטרסוסים או הצמדתם ולחיצתם המהווים אישור לאבחון בעיה.
האבחון:
לאבחון מדויק ולהתאמת הטיפול המתאים האבחון מתחיל מלקיחת היסטוריה רפואית אישית ומשפחתית של המטופל, שבו נאסוף פרטים על נטיות גנטיות לבעיות כף הרגל ומחלות כדוגמת שיגדון, סוכרת, דלקת פרקים. בתשאול מאתרים את מיקום הכאב ולהבין כיצד ומתי החל. ובנוסף גם להגדיר את סוג הכאב ומה גורם להחמרה. השלב הבא היא הבדיקה הפיזית שבו משחזרים את הסימפטומים.
בבדיקה לא ניתן למצוא סימני דלקת כמו אודם ונפיחות. יש את מבחן הדחיקה המהווה סימן חיובי – הפעלת לחץ על אזור הנוירומה בלחיצה על קדמת כף הרגל מהצדדים (הצמדת האצבעות) עד להשמעת קליק מחיכוך הניורומה בין ראשי המטטרסוסים.
לחיצה ומישוש מדוייק על המרווח שבין המסרקים מכיוון פלנטרי ודורסלי מפיקה את הסימפטומים.
באבחנה ע”י אולטרא סאונד או MRI יודגם מסה לבנה בין המסרקים, עיבוי מעטפת העצב, עצב הרחב מ3 מ”מ מהווה סימן חיובי לנוירומה. צילום רנטגן עשוי לשלול אבחנות מבדילות.
רצוי לכלול תצפית על אופי העמידה וההליכה, בדיקת טווחי התנועה של כף הרגל, בחינת המבנה של כף הרגל ובדיקות נוירולוגיות במידת הצורך. ורצוי כמובן לשלול בעיות אחרות בבדיקת דם לשלילת סכרת, דלקת פרקים, שגדון לבד מצילום הרנטגן, בעיקר כאשר נוכחות הסימפטומים מעלים את הסבירות שהגורם לכאב כף הרגל אצל המטופל אינו מכאני ויש צורך בבירור רפואי מקיף יותר.
אבחנה מבדלת:
כגודל המורכבות של מבנה כף הרגל והעומסים המופעלים עליו, כך הן גודל הפתולוגיות שבכף הרגל. כאב יכול להתפתח מסיבות רבות, באבחון הראשוני חייבים לקחת בחשבון את כל הגורמים האפשריים לכאב וליתר הסימפטומים. המסקנה הסופית של האבחון תהיה אחרי שלילת הגורמים האחרים.
באבחנה המבדלת ניתן למצוא: כאבי מטטרסלגיה- דלקת בכריות כף הרגל, דלקת פרקים, שברי מאמץ באחת מעצמות המסרק, מחלת פרייבורג (ניוון של תאי עצב בראש עצם המסרק השניה), גידול סרטני, דלקת מסוג ברוסיטיס, אצבעות פטיש ועוד…
הטיפול:
הטיפול יותאם גם לאחר בחינת הגורמים המחמירים את הסימפטומים. ההקשבה לכפות רגלינו ולכאב, לאיתור ראשוני עצמי של המטופל למיקום הכאב היא קריטית לריפוי עצמי. מנוחה במיטה איננה מומלצת שכן היא גורמת לניוון ונזקים ולהאטת ההחלמה. הכלל שצריך לנחות הוא: הימנעות מכאב. כלומר, להמשיך בכל פעילות שניתן לבצע אותה ללא כאב או החמרה לכאב. ישנם מצבים שאומנם המנוחה כן תועיל, אם בהרמת רגל או בהוספת רפידה רכה קלה. ולבעלי משקל עודף גם הפחתה במשקל עשויה לעזור בהפחתת העומס המקומי.
התאמת נעל גמישה, רכה, וללא עקב עם חלק קדמי רחב.
מדרסים בהתאמה אישית ובהוספת פד מטטרסאל שיתנו תמיכה בקשת הרוחבית ולהורדת העומסים מאזור עצמות המסרק.
בשלב הדלקתי הראשוני- ניתן להקל באמצעות גלי הלם, לייזר, אולטרא סאונד.
עם שוך השלב הדלקתי הראשוני יש לבצע תרגילי פיזיותרפיה, שיכללו מתיחות, הכשרת כף הרגל לעמוד בעומס פעילות מלא ולהקנות טווחי תנועה ותפקוד טובים יותר.
הזרקת סטרואידים.
ניתוח מתבצע לאחר כישלון הטיפול הלא ניתוחי שלעיל ומתבצעת בו כריתה של הנוירומה.
גם אם הכאב נעלם, עדיין יש לנקוט במשנה זהירות לעוד פרק זמן שבין 4-8 שבועות כדי לאפשר לרקמה הפגועה החלמה מלאה. וכל חזרה לפעילות ספורט תיעשה באופן הדרגתי. ויש להימנע מאותן פעילויות מאומצות או חריגות הגורמות מלכתחילה להיווצרות הבעיה. ריצה וספורט בהתאם לכללים תתן הגנה טובה יותר (הפעלת לחץ באפן הנכון, התחממות לפני פעילות ומתיחות לאחריה, הימנעות מעמידה ממושכת וכדומה….).
*אין בחומר הנ”ל כדי לתת אבחנה סופית אלא להעשרת הידע. ויש להיבדק ולקבל מענה ע”י רופא.
-
בוניון החייטים
בוניון החייטים – עיבוי עורי (Bunionette)
בוניון מתאפיין בבליטה לטרלית של ראש המסרק החמישי, נראה כמו עיבוי עורי או בורסה מודלקת בחלק החיצוני הנגרם מראש מסרק חמישי גדול ובולט או מסטייה בוולגוס (התיחסות לסטיה בזוית) לכיוון לטרלי (חיצוני) של המסרק או שילוב שניהם יחדו, כשהאצבע החמישית נוטה לכיוון מדיאלי (פנים). בעבר זה היה אופייני לחייטים היושבים רגל על רגל במשך שעות ויוצרים לחץ חיצוני ישיר על המקום, ומכאן הכינוי ‘בוניון החייטים’.
הגורמים:
בדומה להלוקס וולגוס (עיין בפתולוגית הלוקס ולגוס) בוניון מתפתח מגורמים דומים, מבנה מולד של כף הרגל בשילוב של גורמים חיצונים כדוגמת נעל לוחצת בחלק הקדמי, החלק החיצוני של המסרק החמישי נלחץ ומתחכך בגוף הנעל ונוצרת תגובה של בורסה מגורה, מודלקת וכואבת או עיבוי עורי כתוצאה מעומסים חוזרניים על המקום. הבעיה נפוצה יותר בקרב נשים ואופייני להנעלה צרה או במקביל להלוקס וולגוס. גורם נוסף: היפרטרופיה- שהינה גדילת יתר של ראש המסרק החמישי.
בוניון יכול להתפתח מגורמים חיצונים בלבד ללא רקע של מבנה כף רגל בעייתי כתוצאה מנעליים צרות.
הטיפול השמרני הלא ניתוחי מתבצע ע”י שימוש בנעליים רחבות. ניתוח לתיקון מתבצע רק לאחר כישלון הטיפול הלא ניתוחי ובמידה שיש פגיעה באיכות חיים.
הפרעה נוספת שניתן למצוא באזור המסרק החמישי (הזרת) בשם Overl aping sthtoe שהוא בעצם עיוות מולד ותורשתי שבו האצבע החמישית מטפסת ושוכבת על האצבע הרביעית. הסימפטומים בצורת כאב נגרמים בעקבות לחץ בין האצבע הרביעית לחמישית או משפשוף של החלק העליון בנעל. ניתוח לתיקון העיוות ניתן לבצע מגיל 5 והלאה.
-
פלנטר פצאיטיס/דורבן
התלונה העיקרית לדורבן היא לרוב שהתעורר בבוקר וירד מהמיטה וחש לראשונה כאב עם הדריכה…, הופעת הדורבן מאופיינת בהופעה מהירה של כאב ללא אירוע מקדים באזור העקב (בעיקר בפן הקידמי פנימי של עצם העקב ולא במרכז העקב) גם לאורך הקשת בכף הרגל. ועוצמת הכאב עולה עם הימים הבאים, וזה אופייני לשבועות הראשונים שישולבו בהגבלה בטווחי ההליכה. לאחר מכן ישנה התייצבות מסוימת לעוצמת הכאב שתגיע בגלים מידי פעם בזמנים לא צפויים – זהו שלב הכניסה לדורבן הכרוני.
ההגדרה הרפואית: במונחים רפואיים דורבן ברגל מתאר בליטת עצם – סוג של הסתיידות באזור העקב בקדמת הקלקנאוס כתוצאה מתהליכי מתיחה של הפצייה הפלנטרית את עצם הקלקנאוס ויצירת דלקת כרונית בנקודה החלשה ביותר בחיבור של הרקמה הרכה לעצם קשיחה, הדלקת הכרונית אט אט עוברת תהליך של שקיעת סידן עד אשר נוצר קוץ גרמי. סיבה נוספת היא כנראה הלחץ והזעזועים על גבי עצם הקלקנאוס ויצירת תגובה הסתיידותית במעטפת עצם הקלקנאוס. (הפצייה היא רצועה חזקה הנמצאת מתחת לעור באזור הקשת כף הרגל ומחוברת מחלק התחתון של עצם העקב עד לרקמת החיבור מצידה השני כשתפקידה לחזק ולייצב את הקשת האורכית) . המחקרים הראו שלהסתיידות הזו המכונה דורבן לרוב אין קשר לתחושת הכאב או לסימפטומים המופיעים לאורך כל הקשת, אחרי שנמצא בקרב אלה שאובחן אצלם הסתיידות ללא כל תלונה על כאב. ולכן אין לראות בהופעת ההסתיידות שבצילום הרנטגן כממצא המכריע כגורם הישיר לכאב, ואף אם אין שום ממצא ברנטגן אין לשלול בכך דורבן.
לכן דורבן לרוב מוגדרת כדלקת כרונית המשלבת קרעים מיקרוסקופיים ותהליכי הצטלקות של הפצייה הפלנטרית בחיבורה לעצם הקלקנאוס בעקב והיא זו שיוצרת את הכאבים. מאחר והמונח ‘דורבן’ קליט ונוח לשימוש משתמשים במונח דורבן גם לדלקת של הפסיה הפלנטרית (פלנטר פצאיטיס) שהוא בכל אורך הקשת של כף הרגל. האבחנה בצילום רנטגן מדגים רק את הזיז הגרמי בלבד ולא רקמות רכות כהפצייה ולכן האבחון לרקמה תיעשה ע”י אולטרא סאונד או MRI שידגימו עיבוי של הפצייה הפלנטרית ושינויים דלקתיים כרוניים. האבחנה בדרך כלל נעשית בעיקר על פי סימפטומים או היסטוריה רפואית ואין צורך באמצעי דימות. במרבית המקרים הכאב חולף אחר כמה חודשים גם ללא טיפול, אלא שההגבלה בתנועה והסבל הם המניעים לגשת לטיפול…
הגורמים: הנעלה לקויה, פלטפוס, אולפוס, הגבלה בטווחי פרק הקרסול, משקל יתר, עמידה ממושכת בעבודה, עומס לא מבוקר בספורט ועוד…
הטיפול: קיימת חשיבות לזיהוי מוקדם של הדורבן על מנת לתת מענה של טיפול שמרני. ויש לקבל אבחנה קודם ע”י אורתופד או מדרסן מקצועי שירכזו את הגורמים העיקרים בהתאם לסמפטומים והיסטוריה רפואית, על מנת שיוכלו לתת את הפתרון אם בצורת מדרס המותאם אישית- להפחתת העומסים ותיקון המנח שיביאו לתהליכי ריפוי. או על ידי תרגילי מתיחה פיזיותרפים, ולעיתים טיפול תרופתי או סד הלילה (סד לילה או תרגילים תפקידם למתוח את הפצייה הפלנטרית שיוביל להפחתת הכאבים). גלי הלם יעיל אם ישולב במכלול הפתרונות. וכל מטופל יש להתאים טיפול אישי על פי הממצאים שבאבחנה. האבחון המוקדם יעיל לא רק מלבד קיצור זמן ההחלמה אלא אף שטיפול אנטי דלקתי יועיל, מאחר שבדלקת כרונית הטיפול תרופתי האנטי דלקתי לא תמיד מגלה יעילות.
שילוב של מדרס נכון ותרגילי מתיחה פיזיותרפים המותאמים לזה והנעלה טובה יהוו שילוב מנצח להחלמה מהירה ואי הישנות הבעיה. בדורבן כרוני לרוב שילוב כל הנ”ל הוא תהליך מחייב המצריך מעורבות המטופל עם רצון ועקביות להתמיד בזה להחלמה מהירה יותר!
95% הצליחו לפתור את הדורבן בעזרת הטיפולים המוצעים בטווח הזמן של 6 חודשים עד 18 חודשים מרגע הופעת הדורבן, טיפול מוקדם מקצר משמעותית תהליכי ריפוי. 5% מגיעים לפרוצדורה הניתוחית שלא תמיד מצליחה על ידי הזנחה של הבעיה ואחרי שנכשלו האמצעים השמרניים.
גם אם לסובל יש כבר מדרסים יש לבחון שהמדרס לא ישן או שינה צורה או שפשוט לא מותאם אישית. ישנה חשיבות עליונה למדרסים באיזון העומסים על הקשת ובתיקון המנח הגורם למתיחת יתר של הפצייה הפלנטרית ומניסיון מדרסים נכונים ומותאמים אישית הם כלי טיפול חזק בדורבן! במקרי צורך לתיקון מנח שימוש במדרסי סילקון תשיג רק נוחות בלבד ולא פתרון אמיתי לבעיה. במפגש שלנו עם הסובלים מדורבן ישנם כאלה שאף קיבלו הזרקה ישירות לכף רגל על ידי האורתופד, התברר שלרוב הבעיה נפתרה לטווח זמן קצר בלבד מאחר שהבעיה העיקרית של מנח ועומסים לקויי לא נפתרו באמצעות הנעלה טובה ומדרסים.
-
רגישות מעטפת פריאוסטיטיס
פריאוסטיטיס הרגל – דלקת בכרום העצם, היא מחלה המלווה בדלקת של periosteum של השוק.
תהליך המחלה משפיע גם על רקמות העצם עצמה. פריאוסטיטיס נגרמת על ידי פציעות, קרעים גידים, שברים, פצעים וחבורות.
הדלקת מאופיינת בנפיחות, אודם, במקרים רבים מלווה בתחושה של אי נוחיות עד רמה של רגישות לתנועה, רגישות למגע וכאב.
כל התסמינים הנ”ל יכולים להיות מלווים בחום גבוה, חולשה, עייפות, שינויים במצב הרוח ולהוביל גם לפגיעה בכושר התנועה (באופן ישיר, כמו דלקת בעצם ברגל) , חלק מן הסימנים לשים לב אליהם כוללים צליעה, או גרירת רגל.
לפעמים דלקת הפריאוסטיטיס עוברת ממוקדים אחרים עקב התפתחות של תהליך ראומטי או אלרגי.
כאשר יש דלקת פריאוסטיטיס חריפה יש לאפשר טיפול שמרני הנותן תוצאה טובה.
על המטופל להרבות במנוחה, הרגל צריכה להיות ללא תנועה. לעיתים ימליץ הרופא על תרופות נוגדות דלקת שאינן סטרואידים ומשככי כאב.
כאשר מצבו של המטופל משתפר, ניתן לחזור לפעילות המשלבת עיסוי טיפולי ואף דיקור.
-
מטטרסלגיה
מטטרסלגיה – הינו כאב בכף הרגל באזור שבו נמצאת הכרית.
השם קרוי על שם אזור הכאב- עצתמות המסרק – בלעז “מטטרסל”.
לרוב כאב זה נגרם עקב לחץ רב המופעל על חלק זה של כף הרגל, ולעיתים נקרא בשפה לא מקצועית “רגל בוערת”, זאת בשל התחושה השורפת המלווה בכאב זה.
נשים רבות מדווחות על כאב מטטרסלגיה וניתן להבחין במכנה משותף של שימוש בהנעלה לקויה לרבות נעלי עקב ונעלי בובה.
כמות הלחץ המופעל על כפות הרגליים לאורך זמן בעמידה והליכה בתנוחה שבה העקבים מוגבהים, וכל הגוף נשען על חלק זה בלבד. מעודדים ומשמרים כאב זה.
מדרסים אשר מסיתים את הלחץ מאזור זה מקלים מאוד.
ניתן להקל על הכאב בדרכים נוספות לאחר אבחון. פיזיותרפיה מיוחדת לאזור, עיסוי רפואי ממוקד המשחרר את הרקמה הרכה סביב העצב, גירוי חשמלי שמפחית את הנפיחות סביב העצב ומפיג את הכאב, וכן טיפול בדיקור מערבי.
-
הלוקס וולגוס
הלוקס ולגוס – בוהן קלובה
תסמונת הלוקס ולגוס מתאפיינת בבעיה מבנית הנראית לעין עם סטייה של הבוהן ממרכז – בליטה בצד הרגל.
במצב דלקתי חריף ישנו כאב ורגישות אשר כל נגיעה קטנה גורמת לכאב גדול בצד הפנימי של הבוהן. תסמונת זו מופיעה לרוב אצל אנשים מבוגרים, אך היא מאופיינת גם בקרב צעירים.
תופעה זאת נפוצה יותר בקרב נשים עם קשר הדוק לסוג ההנעלה המאפיין אתן המין הנשי – נעילת נעלי עקב גבוהים ושילוב נטייה תורשתית.
ברוב המקרים תסמונת הלוקס ולגוס נגרמת עקב הליכה לא נכונה.
צניחת קשתות כף הרגל – האורכית או הרוחבית, לעיתים נדירות תופעה זאת עלולה להיווצר גם באצבע הקטנה של הרגל. למעשה הכאב הוא עיוות מורכב שמביע לשחיקת הסחוס המחבר בין מפרק הבוהן לפאלנג הראשון
דרכי טיפול הלוקס ולגוס מגוונים. ישנם מדרסים ייעודים שמטרתם להטות את המבנה והתנועה הלקויים מבוהן על ידי כרית מיוחדת הממוקמת בין הקתות הרוחביות של כף הרגל.
ישנו צורך בהתאמת נעלים נוחות עם מרווח מיוחד לבית הבהונות על מנת למנוע חיכוך של הנעל עם הבליטה בבוהן.
כמו כן, חברת אקטיב8 מייצרת מדרסים תפקודיים על גבי כף הרגל – 100% בהתאמה אישית.
-
כריות השומן
סנדרום כריות השומן (fat pad)
כרית השומן מרפדת את החלק הפלנטרי של העקב, מסודרת בקופסיות שומן במבנה כוורתי. שכבה זו בעובי 2.5 ס”מ היא רקמה בעלת יכולת לספוג לחצים גדולים. בגיל מבוגר ישנה הידלדלות של הרקמה הגורמת לכאב בעקב בזמן הדריכה וניתן לחוש את העצם שמתחתיו. וניתן להפיק כאב ע”י לחיצה באזור מרכז החלק הפלנטרי של העקב אחורית יותר יחסית למיקום הכאב. היות וסימפטום הכאב ממוקם במרכז העקב והמתגבר בזמן נשיאת משקל והליכה הוא מזוהה לרוב בטעות כדורבן (הכאב נפסק במנוחה – ללא נשיאת משקל על העקב).
הגורמים:
מתרחש בעקבות חבלה עוצמתית ישירה על המקום או בעומסים חוזרניים
הנעלה לקויה ובלימת זעזועים עניה, נעל קשיחה. נעלי פקקים ללא הגנה בעקב.
ריצה או פעילות ספורטיבית על משטחים קשיחים עד שהמבנה הכוורתי השומני מאבד מצורתו וקופסיות השומן נמעכות ואוגרות נוזלים והמקום נהפך לדלקתי ורגיש למגע.
סכרת
גיל
משקל יתר
אבחון:
בMRI מזהים את ההרס במבנה קופסיות השומן או בבדיקה ידינית.
הטיפול:
בשלב האקוטי מנוחה וקרח.
מדרסים בהתאמה אישית במקרה שיש צורך לתיקון מנח עם רכות בעקב ותמיכה מלאה בקשת הפלנטרית להורדת העומסים מכריות השומן.
הנעלה רכה עם בלימת זעזועים.
-
הלוקס ריג’ידוס
הלוקס ריג’ידוס – הבוהן הנוקשה. מצב המתאפיין בנוקשות ומגבלה בטווחי התנועה של הבוהן הגורמים לכאב בהליכה. מפרק הבוהן, ככל מפרק בגוף, מורכב מעצמות, סחוס, ורצועות. הסחוס בבוהן יכול להשחק בהדרגה. התהליך הניווני הוא במפרק שבין ראש המסרק הראשון לבין בסיס הגליל המקורב של הבוהן. ההניוון מתפתח עם השנים החל מהגבלה קלה בטווחי התנועה וכאב עד להגבלה חמורה.
הגורמים:
במרבית המקרים הסיבה לשחיקת המפרק אינה ידועה וקיים רקע תורשתי לבעיה. ולעיתים הוקדם לזה תהליך חבלה כתנועה חזקה של הבוהן כלפי מעלה, או מתיחת רצועות סביב האגודל. והבעיה מאפיינת אתלטים שמבצעים עומסים חוזרניים.
סיבות נוספות: הליכה עם נעליים צרות ועקבים גבוהים, שינוי מבנה במסרקי האצבעות (כגון: מטטרסוס ראשון מורם או ארוך, או חוסר יציבות במפרק המטטרסוס ראשון) בכ80% הבעיה נמצאת בשתי הרגליים.
הסימפטומים:
כאב מקומי בנעליים צרות.
כאב בגב הבוהן
כאב בזמן ריצה בעיקר כשהעקב מתרומם מהקרקע והמפרקים בין ראשי האצבעות מבצעים תנועת יישור.
כאב עיצבי באזור הבוהן כתוצאה מלכידת עצב.
כאב גם בצד החיצוני של הקרסול שנגרם כתוצאה מהחשש של העברת עומס הגוף לבוהן מבצעים כתהליך פיצוי העברת משקל הגוף לצד החיצוני של כף הרגל. וכן כאב עמום בירך או ברך כתוצאה משינוי הליכה הנ”ל.
בליטות גרמיות כואבות (אוסטאופיטים).
האבחון.
בבדיקה הגופנית ניתן למשש אוסטאופיטים שהן בליטות גרמיות בשולי המפרק. וטווח תנועה בבדיקה ידינית ביישור של הבוהן בעיקר כלפי מעלה מוגבל בשל כאב, כאב בהפעלת כח התנגדות ודחיסה, כאב בעליה על קצות האצבעות. רגישות במגע בפן עליון של המפרק. בצילום הרנטגן נראים היצרות של המרווח המפרקי ושחיקת הסחוס. למרות שמדובר בבעיה נפוצה ולעיתים קלה יחסית, האבחנה של חומרתה צריכה להתבצע בידי אורתופד, רצוי אורתופד מומחה לכף רגל. האורתופד עורך אבחון שבו נקבעת חומרת הבעיה והכלים המתאימים לטיפול בה.
הטיפול:
על מנת להימנע מתנועת יישור של מפרק הבוהן שגורמת לכאב אסור שהנעל תהיה גמישה מידי באזור הכריות ולא דקה או בעלת משטח דריכה קשה כגון נעלי מוקסין. ויש לנעול נעליים רחבות בעלות סוליה קשיחה בחלקה הקדמי אינו מתקפל כשהעקב מתרומם מהקרקע.
תרופות נוגדות כאב/אנטי דלקתיות.
הנחת סד המגביל טווחי תנועה בפרק.
חיזוק ומתיחת שרירים במקרה הצורך.
מדרס בהתאמה אישית לתיקון מנח או מבנה לקוי להפחתת העומסים תוך חיזוק המדרס באזור הפרק על ידי הגבלת הכיפוף שלו.
יש הממליצים על אמבטיית חום וקור במקרה שיש דלקתיות. להניח את הרגל בגיגית מים קרים למשך 30 שניות ולהעביר מיד לגיגית מים חמים למשך 30 שניות ולחזור על התהליך למשך 5 דקות פעם/פעמיים ביום. ויש להיזהר מניגודי טמפרטורות קיצוניים של המים במיוחד לרגישים לקור וחום.
עיסוי מפרק הבוהן כל לילה עם שמן ועדיף שמן זית לפני השינה להזרמת דם לאזור ולגמישות והרגעת השרירים.
במקרים עיקשים אחר שהטיפול השמרני לא צלח ישנן מספר פרוצדורות ניתוחיות. במקרים קלים יחסית כאשר רוב המפרק עדיין תקין, ניתן להוריד את הזיזים הגרמיים ובכך לאפשר תנועה טובה יותר של המפרק ללא כאבים. במקרים קשים יותר ניתן לבחור בניתוח לאיחוי המפרק או בניתוח להחלפה חלקית או מלאה של המפרק.
המידע המובא כאן אינו בא להחליף או לסתור כל חוות דעת של הרופא המטפל שלך.
-
פיירברג
הלוקס ולגוס – בוהן קלובה
תסמונת הלוקס ולגוס מתאפיינת בבעיה מבנית הנראית לעין עם סטייה של הבוהן ממרכז – בליטה בצד הרגל.
במצב דלקתי חריף ישנו כאב ורגישות אשר כל נגיעה קטנה גורמת לכאב גדול בצד הפנימי של הבוהן. תסמונת זו מופיעה לרוב אצל אנשים מבוגרים, אך היא מאופיינת גם בקרב צעירים.
תופעה זאת נפוצה יותר בקרב נשים עם קשר הדוק לסוג ההנעלה המאפיין אתן המין הנשי – נעילת נעלי עקב גבוהים ושילוב נטייה תורשתית.
ברוב המקרים תסמונת הלוקס ולגוס נגרמת עקב הליכה לא נכונה.
צניחת קשתות כף הרגל – האורכית או הרוחבית, לעיתים נדירות תופעה זאת עלולה להיווצר גם באצבע הקטנה של הרגל. למעשה הכאב הוא עיוות מורכב שמביע לשחיקת הסחוס המחבר בין מפרק הבוהן לפאלנג הראשון
דרכי טיפול הלוקס ולגוס מגוונים. ישנם מדרסים ייעודים שמטרתם להטות את המבנה והתנועה הלקויים מבוהן על ידי כרית מיוחדת הממוקמת בין הקתות הרוחביות של כף הרגל.
ישנו צורך בהתאמת נעלים נוחות עם מרווח מיוחד לבית הבהונות על מנת למנוע חיכוך של הנעל עם הבליטה בבוהן.
כמו כן, חברת אקטיב8 מייצרת מדרסים תפקודיים על גבי כף הרגל – 100% בהתאמה אישית.
-
אכילס טנדיניטיס
דלקות ופציעות בשילוב תהליכים ניוונים בגיד אכילס הן תופעה שכיחה בקרב הספורטאים, מהווה את הפציעה השלישית בשכיחות מבין פציעות כף הרגל לאחר נגע קרסול ודורבן. ההערכה היא שלעומסים החוזרניים יש השפעה על התפתחות הדלקת בגיד אכילס. ומצוי בקרב גברים יותר מנשים כשהגילאים השכחיחם הם אמצע שנות ה30.
גיד האכילס הוא הגיד הגדול והחזק ביותר בגופנו. הגיד נוצר למעשה על ידי חיבור שני הגידים של שרירי הרגל התחתונה האחוריים (calf muscles): שריר התאומים (gastrocnemius) ושריר הסוליה (soleus). בשליש המרוחק של השוק שני השרירים מתאחדים לגיד אחד, ובקצהו הגיד הופך לרחב ודק, ומתחבר כמניפה לחלק התחתון של עצם העקב הנקרא קלקנאוס. הגיד עטוף במעטפת רקמת חיבור להקטנת החיכוך בתנועה. ובין הגיד לעצם העקב נמצאת בורסה שמטרתה למנוע חיכוך בין הגיד לעצם בזמן התנועה. כאשר שרירי הרגל האחוריים מתכווצים גיד האכילס נמתח ומושך אחריו את העקב ואת כף הרגל. מכניקה זו נדרשת לעמידה על האצבעות, להליכה, ריצה וקפיצה.
שרירי הסובך- הסולאוס- שלאורך השוקה האחורית שממוקם עמוק יותר, בעל מאפיינים אירוביים סיבולתי יחד עם הגיד אכילס אחראים על תנועת הדחיפה. תפקוד תקין של גיד אכילס חשוב לריצה וקפיצה ולכל הפעולות המפעילות כוחות גדולים על הגיד, למשל בזמן ריצה מופעל כוח פי 8 ממשקל הגוף.
טנדיניטיס– דלקת בגיד אכילס. מונח המשמש במקור לתאר ספקטרום של פציעות גיד אכילס שנעו בין דלקת לקרע בגיד, ומתואר כיום כדלקת או ניוון בגיד אכילס המהווה את הפציעה השלישית בשכיחותה בכף הרגל ואופיינית יותר לספורטאים, ונגרם כתוצאה משימוש יתר ואינטנסיביות.
אכילס טנדיניטיס יכול להיות אקוטי או כרוני. בשלב האקוטי הוא בדרך כלל כואב יותר והחל זמן קצר לפני הרגשת הכאב, וככל שהדלקת מתקדמת הופעת הכאב עלולה להתרכש מוקדם יותר במהלך הפעילות כתוצאה מסולם מאמצים לקוי ללא הכנה מספקת, או אפילו במנוחה. ובשלב הכרוני הוא נוצר בהדרגה על פני שבועות והמניעה היא לא בהכרח פעילות ספורטיבית.
הגורמים:
תוכנית אימון ללא מנוחה ויכולת מספקת של בניה בין אימון לאימון מוביל להליך של מיקרו קרעים בגיד ולדלקת.
טיפוס הרים או הליכה וריצה בשביל תלול, משטחי אימון קשיחים או חוסר הסתגלות למשטחי ריצה חדשים.
תרגילי מתיחה לא נכונים.
מנח לא תקין של כף רגל סטיה בזוית המנח פנימית או חיצונית, (קשת גבוהה. גיד אכילס נוקשה. סטיה של העקב לצד החיצוני).
משקל יתר או עליה במשקל גוררים עומס יתר על הגיד .
שרירים מקוצרים בעיקר של שריר הסובך יוצרים עומס חוזרני על הגיד.
נעליים לא תקינות עם בלימת זעזועים עניה.
יציבות אגן לקויה, חולשה או קיצור שריר הירך מוביל לעומס על הגיד אכילס.
שימוש בסוגים מסוימים של אנטיביוטיקה עשוי להגביר פגיעות בגיד ולדלקת, נימצא קשר בין צריכת תרופות על בסיס סטרואידי וצריכת תרופות אנטיביוטיות לנזקים לגיד אכילס.
וישנם גורמים פנימיים כמחלות רפואיות שעלולות להשפיע על רקמת הגיד כסכרת כולסטרול ובעיות הורמונליות. מחלות הדורשות טיפול בסטרואידים כזאבת אסטמה ועוד.
האבחון:
האבחון של דלקת בגיד האכילס מתחיל מלקיחת ההיסטוריה הרפואית. בהיסטוריה הרפואית נאסוף פרטים אודות מה קרה?, מתי קרה?, איך קרה? והאם אותה פציעה ודלקת התרחשו בעבר. הממצאים בזמן בדיקת גיד אכילס יכללו כאב מקומי במרכז גיד אכילס, נפיחות ונוקשות במרכז הגיד, אדמומיות מוגברת ולעיתים עור מבריק סביב אכילס.
הופעת כאב במהלך מתיחה של הגיד, כגון: בעליה על קצות האצבעות על רגל אחת שאז מופעל עומס גבוה על הגיד. במישוש דיני יחוש כאב מקומי סביב הדלקת ויאופיין אזור זה בעיבוי ונוקשות. במהלך הבדיקה הפיזית מנסים לשחזר את הכאב ולהבין מהן המגבלות. הבדיקות תכלולנה תצפית על אופי ההליכה והעמידה, בדיקות טווח תנועה של כף הרגל על חלקיה השונים ובדיקות נוירולוגיות. במידת הצורך אמצעי הדמיה כגון MRI ובדיקות מעבדה. נוכחות של סימפטומים המעלים את הסבירות כי הגורם לכאב כף הרגל אינו מכאני מהווים סיבה להפניה ובירור רפואי מעמיק נוסף.
הטיפול:
בשלב האקוטי ההחלטה היא ביד הרופא אם לתת טיפול שמרני או כירורגי ומשתנה ממטופל למטופל. חשוב לשים לב לשלבים המוקדמים של הסימפטומים על מנת לתת טיפול שמרני. ככל שמגיעים לטיפול בשלב מוקדם יותר סיכוי ההצלחה גבוהים יותר לאחר 6 חודשים של כאב בקרסול פוחתים אחוזי סיכוי ההצלחה בטיפול השמרני. הטיפול השמרני כולל:
דבר ראשון: מנוחה מוחלטת ובהמשך מנוחה יחסית.
קירור אזור הדלקת. טיפול בקרח בשלבים הראשונים יעיל מאוד ומונע הפרשה מרובה של חומרים לסביבת הגיד.
תרופות אנטי דלקתיות יהיו אפקטיביות בעיקר בשלבים הראשונים של הדלקת.
חבישה ייעודית למניעת עומס.
הקלה ע”י גלי הלם, אולטרא סאונד, דיקור יבש. טיפול כירופרקטי.
עיסוי רקמות עמוק, ותרגילים אקסצנטרים (תוכנית אימונים ייחודית לקרסול).
מדרסים בהאמה אישית לתיקון המנח והפחתת עומסים (בשילוב הגבהה בעקב) במידה שאכן קיים ליקוי במנח כף הרגל. מחקרים הראו הקלה והצלחה 70% ע”י שימוש במדרסים המותאמים אישית.
בחירה נכונה של נעליים. נעלים טובות חייבות להיות מרופדות ומתוחזקות היטב, נוחות, מצוידות בתמיכה לקשת, ורחבות מספיק כדי להכיל בנוחות את האצבעות. את הנעלים יש לבחור בהתאם לסוג הפעילות.
בשלבים מוקדמים ניתן להשתמש בהגבהה בתוך הנעל בכדי להוריד מתח מהגיד.
פיזיותרפיה היא חיונית בתהליך השיקום רק לאחר ריפוי נאות של הגיד אכילס ולא בשלב האקוטי של הטיפול.
הזרקת סטרואידים זה תהליך שלא מקובל על הרבה רופאים בשל סיבוך או חוסר יעילות.
התערבות כירורגית תבוצע רק לאחר שמוצה הטיפול השמרני והמטופל מושבת או סימפטומים ללא כל שינוי למרות שעבר עד 12 שבועות מאז הטיפול השמרני. ובמידה שיש רקע רפואי נוסף ידחו הרופאים ניתוחים כגון סכרת ועוד…
חשוב לדעת… גם אם הכאב בגיד נעלם עדין צריכים להיזהר לעוד פרק זמן של 4-8 שבועות וזאת כדי לאפשר החלמה מלאה ויסודית לדלקת. כאשר חוזרים לפעילות שגרתית של עבודה וספורט עשו זאת באופן הדרגתי. הקפידו להימנע מאותן שגיאות שהובילו להיווצרות הבעיה. יש להקפיד על חימום הגיד לפני פעילות גופנית ומתיחות עדינות של הגיד לאחריה. קבוצת סיכון עיקרית היא מבוגרים מעל גיל 60 הצורכים תרופות סטרואידיות. למדו ללכת ולרוץ באופן נכון. הימנעו מעמידה ממושכת או משהייה ממושכת על הרגליים.
*אין במידע שלעיל בכדי להחליף חוות דעת של הרופא המטפל שלך אלא להעשרת הידע.
-
אכילס בורסיטיס
בורסיטיס – דלקת בבורסה מאופיינת בכאב, אדמומיות,נפחיות וקשיים בתנועה.
הדלקת בבורסה נגרמת לרוב עקב עומס יתר, עומס מתמשך, לחץ פתאומי או מתמשך,מחלות ריאומטיות, מחלות מטבוליות ומחלות זיהומיות שונות. בורסיטיס ללא טיפול מתאים עשויה להגביל את ניידותו ותפקודו של החולה באופן משמעותי.
מומלץ על מנוחה למשך שבוע עד עשרה ימים לפחות. במקרה של בורסיטיס של אחורי עצם העקב, כדאי לרכוש נעליים חדשות או להרחיב את הישנות כך שלא יהיה שפשוף כנגד העקב.
מומלץ ואף רצוי להתאים מדרסים לבלימת הזעזוע בעת הדריכה.
-
טנדינוזיס
דלקות ופציעות בשילוב תהליכים ניוונים בגיד אכילס הן תופעה שכיחה בקרב הספורטאים, מהווה את הפציעה השלישית בשכיחות מבין פציעות כף הרגל לאחר נגע קרסול ודורבן. ההערכה היא שלעומסים החוזרניים יש השפעה על התפתחות הדלקת בגיד אכילס. ומצוי בקרב גברים יותר מנשים כשהגילאים השכחיחם הם אמצע שנות ה30.
גיד האכילס הוא הגיד הגדול והחזק ביותר בגופנו. הגיד נוצר למעשה על ידי חיבור שני הגידים של שרירי הרגל התחתונה האחוריים (calf muscles): שריר התאומים (gastrocnemius) ושריר הסוליה (soleus). בשליש המרוחק של השוק שני השרירים מתאחדים לגיד אחד, ובקצהו הגיד הופך לרחב ודק, ומתחבר כמניפה לחלק התחתון של עצם העקב הנקרא קלקנאוס. הגיד עטוף במעטפת רקמת חיבור להקטנת החיכוך בתנועה. ובין הגיד לעצם העקב נמצאת בורסה שמטרתה למנוע חיכוך בין הגיד לעצם בזמן התנועה. כאשר שרירי הרגל האחוריים מתכווצים גיד האכילס נמתח ומושך אחריו את העקב ואת כף הרגל. מכניקה זו נדרשת לעמידה על האצבעות, להליכה, ריצה וקפיצה.
שרירי הסובך- הסולאוס- שלאורך השוקה האחורית שממוקם עמוק יותר, בעל מאפיינים אירוביים סיבולתי יחד עם הגיד אכילס אחראים על תנועת הדחיפה. תפקוד תקין של גיד אכילס חשוב לריצה וקפיצה ולכל הפעולות המפעילות כוחות גדולים על הגיד, למשל בזמן ריצה מופעל כוח פי 8 ממשקל הגוף.
טנדיניטיס– דלקת בגיד אכילס. מונח המשמש במקור לתאר ספקטרום של פציעות גיד אכילס שנעו בין דלקת לקרע בגיד, ומתואר כיום כדלקת או ניוון בגיד אכילס המהווה את הפציעה השלישית בשכיחותה בכף הרגל ואופיינית יותר לספורטאים, ונגרם כתוצאה משימוש יתר ואינטנסיביות.
אכילס טנדיניטיס יכול להיות אקוטי או כרוני. בשלב האקוטי הוא בדרך כלל כואב יותר והחל זמן קצר לפני הרגשת הכאב, וככל שהדלקת מתקדמת הופעת הכאב עלולה להתרכש מוקדם יותר במהלך הפעילות כתוצאה מסולם מאמצים לקוי ללא הכנה מספקת, או אפילו במנוחה. ובשלב הכרוני הוא נוצר בהדרגה על פני שבועות והמניעה היא לא בהכרח פעילות ספורטיבית.
הגורמים:
תוכנית אימון ללא מנוחה ויכולת מספקת של בניה בין אימון לאימון מוביל להליך של מיקרו קרעים בגיד ולדלקת.
טיפוס הרים או הליכה וריצה בשביל תלול, משטחי אימון קשיחים או חוסר הסתגלות למשטחי ריצה חדשים.
תרגילי מתיחה לא נכונים.
מנח לא תקין של כף רגל סטיה בזוית המנח פנימית או חיצונית, (קשת גבוהה. גיד אכילס נוקשה. סטיה של העקב לצד החיצוני).
משקל יתר או עליה במשקל גוררים עומס יתר על הגיד .
שרירים מקוצרים בעיקר של שריר הסובך יוצרים עומס חוזרני על הגיד.
נעליים לא תקינות עם בלימת זעזועים עניה.
יציבות אגן לקויה, חולשה או קיצור שריר הירך מוביל לעומס על הגיד אכילס.
שימוש בסוגים מסוימים של אנטיביוטיקה עשוי להגביר פגיעות בגיד ולדלקת, נימצא קשר בין צריכת תרופות על בסיס סטרואידי וצריכת תרופות אנטיביוטיות לנזקים לגיד אכילס.
וישנם גורמים פנימיים כמחלות רפואיות שעלולות להשפיע על רקמת הגיד כסכרת כולסטרול ובעיות הורמונליות. מחלות הדורשות טיפול בסטרואידים כזאבת אסטמה ועוד.
האבחון:
האבחון של דלקת בגיד האכילס מתחיל מלקיחת ההיסטוריה הרפואית. בהיסטוריה הרפואית נאסוף פרטים אודות מה קרה?, מתי קרה?, איך קרה? והאם אותה פציעה ודלקת התרחשו בעבר. הממצאים בזמן בדיקת גיד אכילס יכללו כאב מקומי במרכז גיד אכילס, נפיחות ונוקשות במרכז הגיד, אדמומיות מוגברת ולעיתים עור מבריק סביב אכילס.
הופעת כאב במהלך מתיחה של הגיד, כגון: בעליה על קצות האצבעות על רגל אחת שאז מופעל עומס גבוה על הגיד. במישוש דיני יחוש כאב מקומי סביב הדלקת ויאופיין אזור זה בעיבוי ונוקשות. במהלך הבדיקה הפיזית מנסים לשחזר את הכאב ולהבין מהן המגבלות. הבדיקות תכלולנה תצפית על אופי ההליכה והעמידה, בדיקות טווח תנועה של כף הרגל על חלקיה השונים ובדיקות נוירולוגיות. במידת הצורך אמצעי הדמיה כגון MRI ובדיקות מעבדה. נוכחות של סימפטומים המעלים את הסבירות כי הגורם לכאב כף הרגל אינו מכאני מהווים סיבה להפניה ובירור רפואי מעמיק נוסף.
הטיפול:
בשלב האקוטי ההחלטה היא ביד הרופא אם לתת טיפול שמרני או כירורגי ומשתנה ממטופל למטופל. חשוב לשים לב לשלבים המוקדמים של הסימפטומים על מנת לתת טיפול שמרני. ככל שמגיעים לטיפול בשלב מוקדם יותר סיכוי ההצלחה גבוהים יותר לאחר 6 חודשים של כאב בקרסול פוחתים אחוזי סיכוי ההצלחה בטיפול השמרני. הטיפול השמרני כולל:
דבר ראשון: מנוחה מוחלטת ובהמשך מנוחה יחסית.
קירור אזור הדלקת. טיפול בקרח בשלבים הראשונים יעיל מאוד ומונע הפרשה מרובה של חומרים לסביבת הגיד.
תרופות אנטי דלקתיות יהיו אפקטיביות בעיקר בשלבים הראשונים של הדלקת.
חבישה ייעודית למניעת עומס.
הקלה ע”י גלי הלם, אולטרא סאונד, דיקור יבש. טיפול כירופרקטי.
עיסוי רקמות עמוק, ותרגילים אקסצנטרים (תוכנית אימונים ייחודית לקרסול).
מדרסים בהאמה אישית לתיקון המנח והפחתת עומסים (בשילוב הגבהה בעקב) במידה שאכן קיים ליקוי במנח כף הרגל. מחקרים הראו הקלה והצלחה 70% ע”י שימוש במדרסים המותאמים אישית.
בחירה נכונה של נעליים. נעלים טובות חייבות להיות מרופדות ומתוחזקות היטב, נוחות, מצוידות בתמיכה לקשת, ורחבות מספיק כדי להכיל בנוחות את האצבעות. את הנעלים יש לבחור בהתאם לסוג הפעילות.
בשלבים מוקדמים ניתן להשתמש בהגבהה בתוך הנעל בכדי להוריד מתח מהגיד.
פיזיותרפיה היא חיונית בתהליך השיקום רק לאחר ריפוי נאות של הגיד אכילס ולא בשלב האקוטי של הטיפול.
הזרקת סטרואידים זה תהליך שלא מקובל על הרבה רופאים בשל סיבוך או חוסר יעילות.
התערבות כירורגית תבוצע רק לאחר שמוצה הטיפול השמרני והמטופל מושבת או סימפטומים ללא כל שינוי למרות שעבר עד 12 שבועות מאז הטיפול השמרני. ובמידה שיש רקע רפואי נוסף ידחו הרופאים ניתוחים כגון סכרת ועוד…
חשוב לדעת… גם אם הכאב בגיד נעלם עדין צריכים להיזהר לעוד פרק זמן של 4-8 שבועות וזאת כדי לאפשר החלמה מלאה ויסודית לדלקת. כאשר חוזרים לפעילות שגרתית של עבודה וספורט עשו זאת באופן הדרגתי. הקפידו להימנע מאותן שגיאות שהובילו להיווצרות הבעיה. יש להקפיד על חימום הגיד לפני פעילות גופנית ומתיחות עדינות של הגיד לאחריה. קבוצת סיכון עיקרית היא מבוגרים מעל גיל 60 הצורכים תרופות סטרואידיות. למדו ללכת ולרוץ באופן נכון. הימנעו מעמידה ממושכת או משהייה ממושכת על הרגליים.
*אין במידע שלעיל בכדי להחליף חוות דעת של הרופא המטפל שלך אלא להעשרת הידע.
-
הגולונד
גלונוד הינה שינוי מבני – דפורמציה והסתיידות סביב החיבור של גיד אכילס לקלקנאוס.
הגלונד מהווה סיבה שכיחה מאוד לכאב בחלק האחורי של העקב וכמו מרבית הבעיות בכף הרגל, טיפול מהיר והתייחסות מוקדמת עשויים למנוע חוסר נעימות וכאב ממושכים.
סיבות רבות עשויות לגרום לגולנד וחלקן קשורות לבעיות מולדות – מבנה עצם הרגיש יותר להתפתחות דפורמציית הגולנד, מבנה כף רגל..
כמו לא מעט מבעיות כף הרגל גם כאן חלק מהבעיות קשורות להתנהלות לקויה בבחירת הנעלה רעועה, עקב גבוה, נעל צפופה או בית עקב קשיח אשר עשויים להגביר את החיכוך סביב הפן האחורי של הקלקנאוס וליצור דפורמציית הגלונד.
בעיה זו תוקפת באופן מובהק נשים יותר מגברים.
דרכי טיפול מומלצים:
החלפת הנעלה
– מדרסים
טיפול בגלי הלם
-
פריאוסטיטיס
פריאוסטיטיס הרגל – דלקת בכרום העצם, היא מחלה המלווה בדלקת של periosteum של השוק.
תהליך המחלה משפיע גם על רקמות העצם עצמה. פריאוסטיטיס נגרמת על ידי פציעות, קרעים גידים, שברים, פצעים וחבורות.
הדלקת מאופיינת בנפיחות, אודם, במקרים רבים מלווה בתחושה של אי נוחיות עד רמה של רגישות לתנועה, רגישות למגע וכאב.
כל התסמינים הנ”ל יכולים להיות מלווים בחום גבוה, חולשה, עייפות, שינויים במצב הרוח ולהוביל גם לפגיעה בכושר התנועה (באופן ישיר, כמו דלקת בעצם ברגל) , חלק מן הסימנים לשים לב אליהם כוללים צליעה, או גרירת רגל.
לפעמים דלקת הפריאוסטיטיס עוברת ממוקדים אחרים עקב התפתחות של תהליך ראומטי או אלרגי.
כאשר יש דלקת פריאוסטיטיס חריפה יש לאפשר טיפול שמרני הנותן תוצאה טובה.
על המטופל להרבות במנוחה, הרגל צריכה להיות ללא תנועה. לעיתים ימליץ הרופא על תרופות נוגדות דלקת שאינן סטרואידים ומשככי כאב.
כאשר מצבו של המטופל משתפר, ניתן לחזור לפעילות המשלבת עיסוי טיפולי ואף דיקור.
המידע הניתן כאן הינו להעשרת הידע בלבד כשאבחנה הרפואית תינתן על ידי הרופא המטפל / אורתופד בלבד!


